Επεμβάσεις – Θεραπείες
Laser μυωπίας, αστιγματισμού και υπερμετρωπίας
Οι διαθλαστικές επεμβάσεις (laser ματιών) προέκυψαν από την ανάγκη απεξαρτητοποίησης από τα γυαλιά οράσεως και τους φακούς επαφής στις καθημερινές δραστηριότητες. Η διόρθωση των διαθλαστικών σφαλμάτων μπορεί να γίνει είτε με την χρήση laser είτε με περισσότερο επεμβατικές μεθόδους.
Στην πρώτη κατηγορία περιλαμβάνονται:
- LASIK (Laser-Assisted in Situ Keratosmileusis)
- PRK (Photorefractive Keratectomy)
- ReLex SMILE (Small Incision Lenticule Extraction)
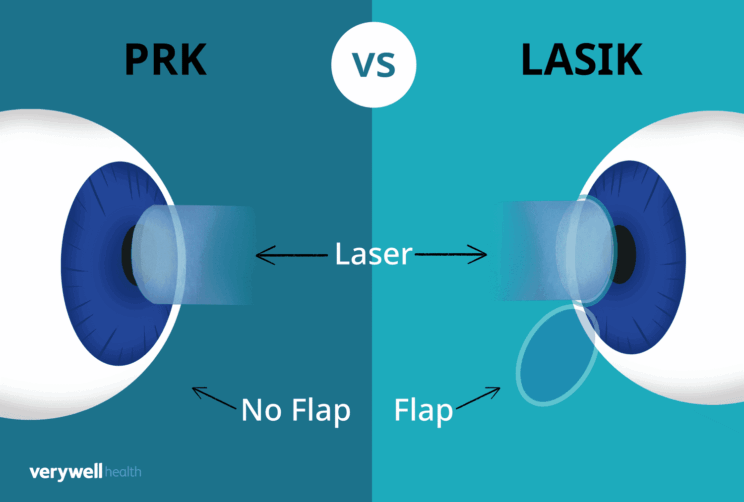
Στη δεύτερη κατηγορία περιλαμβάνονται:
- Αντικατάσταση του κρυσταλλοειδούς φακού με τεχνητό ενδοφακό (Clear lens exchange)
- Ένθεση φακικών ενδοφακών (ICL- Implantable Collamer Lens)
Μέθοδος LASIK
Η χρήση του laser έχει ως στόχο την κατάλληλη σμίλευση του κερατοειδούς χιτώνα του ματιού, με τέτοιο τρόπο ώστε οι φωτεινές ακτίνες εισερχόμενες στον ανθρώπινο οφθαλμό να εστιάζονται πάνω στον αμφιβληστροειδή (το φιλμ του ματιού) και να προσδίδουν καθαρή όραση. Η μέθοδος LASIK (Laser in Situ Keratosmileusis) περιλαμβάνει την δημιουργία κρημνού (flap) και την εφαρμογή Excimer Laser στο στρώμα του κερατοειδούς. Η δημιουργία του κρημνού γινόταν παλαιότερα με μικροκερατόμο. Στις μέρες μας, η εξέλιξη της Οφθαλμολογίας προσέφερε την δυνατότητα δημιουργίας κρημνών (flap) με την χρήση Excimer Laser προσφέροντας υψηλότατα ποσοστά ακρίβειας και αξιοπιστίας σε σχέση με την παραδοσιακή τεχνική. Εν συνεχεία, εφαρμόζεται το laser στο στρώμα του κερατοειδούς, ο οποίος σμιλεύεται κατάλληλα αναλόγως το μάτι και τις αναλυτικές μετρήσεις που έχουν πραγματοποιηθεί προεγχειρητικά. Στο τέλος της διαδικασίας ο κρημνός απλώνεται στην επιφάνεια του σμιλευμένου στρώματος και η αποκατάσταση της όρασης είναι άμεση και χωρίς πόνο.
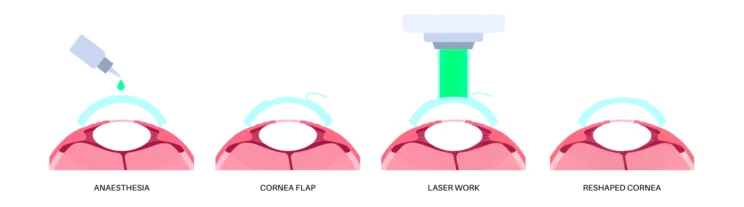
Η μέθοδος Lasik μπορεί να διορθώσει τα βασικά διαθλαστικά σφάλματα, ήτοι: μυωπία (έως περίπου 8 διοπτρίες, υπερμετρωπία έως 4-5 διοπτρίες και αστιγματισμό έως 5 διοπτρίες). Η μέθοδος είναι ανώδυνη και διαρκεί περίπου 10΄. Η όραση διορθώνεται άμεσα μετεγχειρητικά, ενώ σταδιακή περεταίρω βελτίωση παρατηρείται και κατά την διάρκεια του πρώτου μήνα. Συμπτώματα όπως, φωτοφοβία, δυσφορία και αίσθημα ξένου σώματος είναι ήπια και σύντομα εκλείπουν τελείως με την χρήση τεχνητών δακρύων. Η επιστροφή στις καθημερινές δραστηριότητες είναι άμεση, συχνά ήδη από την πρώτη μετεγχειρητική ημέρα.
Μέθοδος PRK
Η φωτοθεραπευτική κερατεκτομή (PRK- Photorefractive Keratectomy) περιλαμβάνει την αφαίρεση του επιθηλίου του κερατοειδούς και εν συνεχεία την κατάλληλη για κάθε μάτι σμίλευση με την εφαρμογή του laser. Εν συνεχεία τοποθετείται φακός επαφής, για να περιοριστεί ο πόνος κατά την διάρκεια την επαναεπιθηλιοποίησης. Η επούλωση του επιθηλίου ολοκληρώνεται συνήθως σε 5-7 ημέρες, οπότε και αφαιρείται ο φακός επαφής. Η συγκεκριμένη μέθοδος συνδέεται συγκριτικά με περισσότερα συμπτώματα, όπως η φωτοφοβία, η δακρύρροια και το αίσθημα ξένου σώματος. Η χρήση των φακών επαφής συμβάλλει στον περιορισμό αυτών των συμπτωμάτων. Ο ασθενής επιστρέφει στις καθημερινές δραστηριότητές του συνήθως σε 5-7 ημέρες, όπου ολοκληρώνεται η επιθηλιοποίηση.
Είναι μέθοδος που δεν απαιτεί την δημιουργία κρημνού (flap), σε αντίθεση με την μέθοδο Lasik, και επομένως, δεν εμφανίζονται οι επιπλοκές που σχετίζονται με τον κρημνό. Επιπρόσθετα, είναι συχνά κατάλληλη μέθοδος σε κερατοειδή με λεπτό πάχος, όπου αντενδείκνυται η μέθοδος Lasik. Ακόμη, μπορεί η βελτίωση της όρασης να απαιτεί περισσότερο χρόνο στην PRK, αλλά το τελικό αποτέλεσμα θεωρείται συγκρίσιμο, ενώ επίσης προσφέρει μεγαλύτερη μετεγχειρητική σταθερότητα, λιγότερη ξηροφθαλμία και μικρότερη πιθανότητα επιπλοκών στο κερατοειδή (π.χ. μικρότερη πιθανότητα εκτασίας κερατοειδούς).
Η κάθε μία από τις δύο προαναφερθείσες βασικές μεθόδους της διαθλαστικής χειρουργικής εμφανίζει πλεονεκτήματα και μειονεκτήματα. Η επιλογή της μεθόδου που είναι κατάλληλη για τον κάθε άνθρωπο βασίζεται στα χαρακτηριστικά των διαθλαστικών ανωμαλιών (μυωπία, υπερμετρωπία, αστιγματισμός) και στις μετρήσεις που εκτελούνται κατά τον προεγχειρητικό έλεγχο.
Ποιοι είναι κατάλληλοι υποψήφιοι για laser;
Η διόρθωση των διαθλαστικών ανωμαλιών, δηλαδή της μυωπίας, της υπερμετρωπίας και του αστιγματισμού με μεθόδους laser (διαθλαστική χειρουργική) βελτίωσε σημαντικά την ποιότητα ζωής ανθρώπων που ήταν αναγκασμένοι να φορούν γυαλιά οράσεως ή φακούς επαφής. Ωστόσο, δεν είναι όλοι οι άνθρωποι κατάλληλοι υποψήφιοι για διαθλαστική χειρουργική. Αυτός είναι ο λόγος που ο προεγχειρητικός έλεγχος είναι σημαντικός πριν ληφθεί η απόφαση πραγματοποίησης μιας διαθλαστικής επέμβασης. Για να μπορεί κάποιος υποψήφιος να υποβληθεί σε laser σύμφωνα με την Αμερικάνικη Ακαδημία Οφθαλμολογίας επιβάλλεται:
- Να έχει συμπληρώσει το 18ο έτος της ζωής του.
- Να παρουσιάζει σταθερή διάθλαση- ή απλούστερα σταθερή συνταγή γυαλιών ή φακών επαφής- και σταθερή όραση για τουλάχιστον 12 μήνες.
- Οι βαθμοί των διαθλαστικών σφαλμάτων (μυωπία, υπερμετρωπία και αστιγματισμός) να είναι εντός των επιτρεπόμενων ορίων για την διενέργεια διαθλαστικής επέμβασης.
- Το πάχος του κερατοειδούς να είναι τέτοιο ώστε να επιτρέπει την διενέργεια διαθλαστικής επέμβασης.
- Να μην υπάρχει γνωστό ιστορικό πάθησης του κερατοειδούς ή εύρημα ενεργού νόσου.
- Για γυναίκες, να μην είναι έγκυες και να μην θηλάζουν.
- Να μην πάσχει από κάποια σοβαρή οφθαλμολογική (π.χ. κερατόκωνος, έλκος κερατοειδούς, ωχροπάθεια κλπ) ή συστηματική πάθηση.
Σύμφωνα με την Αμερικάνικη Ακαδημία Οφθαλμολογίας οι αντενδείξεις για διαθλαστική χειρουργική είναι:
- Ασταθής διάθλαση.
- Πολύ υψηλές διαθλαστικές ανωμαλίες, πάνω από τα επιτρεπόμενα για διαθλαστική χειρουργική όρια.
- Ανωμαλίες του κερατοειδούς (π.χ. κερατόκωνος ή άλλες εκτασίες κερατοειδούς, ουλή ή οίδημα κερατοειδούς, διάμεση ή νευροτροφική κερατίτιδα, εκτεταμένη αγγείωση).
- Ανεπαρκές πάχος κερατοειδούς (λεπτός κερατοειδής) για το προτεινόμενο βάθος σμίλευσης με το laser.
- Οπτικά σημαντικός καταρράκτης.
- Μη ελεγχόμενο γλαύκωμα.
- Μη ελεγχόμενη εξωτερική νόσος (π.χ. βλεφαρίτιδα, σοβαρή ξηροφθαλμία, ατοπία/αλλεργία).
- Μη ελεγχόμενη αυτοάνοση νόσος (π.χ. νόσος συνδετικού ιστού).
- Μη ελεγχόμενη ψυχική ασθένεια, συμπεριλαμβανομένου του άγχους ή της κατάθλιψης.
- Μη ρεαλιστικές προσδοκίες.
- Μη ρυθμιζόμενες συστηματικές παθήσεις (π.χ. σακχαρώδης διαβήτης).
Βασικά διαθλαστικά σφάλματα
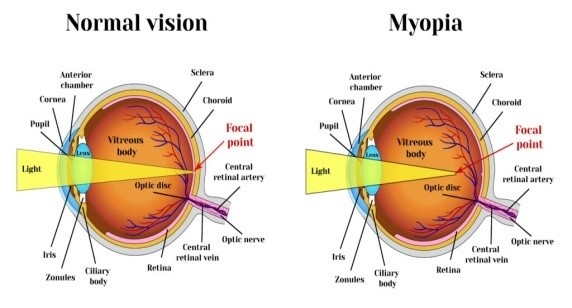
Μυωπία
Αποτελεί την πιο συχνά εμφανιζόμενη διαθλαστική ανωμαλία (διαθλαστικό σφάλμα) που προκαλεί θολή όραση για μακριά. Διακρίνονται δύο μορφές της μυωπίας:
- Η αξονική μυωπία, όπου το αξονικό μήκος του ματιού είναι μεγαλύτερο από το φυσιολογικό, με αποτέλεσμα οι φωτεινές ίνες που διέρχονται από τον κερατοειδή και το κρυσταλλοειδή φακό να εστιάζονται μπροστά από τον αμφιβληστροειδή και
- Η διαθλαστική μυωπία, όπου ο κερατοειδής (π.χ. λόγω αυξημένης καμπυλότητας) και λιγότερο συχνά ο κρυσταλλοειδής φακός (π.χ. λόγω καταρράκτη ή σακχαρώδη διαβήτη) έχουν μεγαλύτερη διαθλαστική δύναμη από την αναμενόμενη προκαλώντας και πάλι τις φωτεινές ίνες να συναντώνται πριν το φιλμ (αμφιβληστροειδή) του ματιού
Υπερμετρωπία
Η υπερμετρωπία αποτελεί διαθλαστικό σφάλμα που προσβάλλει σημαντικό μέρος του πληθυσμού και προκαλεί θόλωση της όρασης κυρίως σε κοντινές αποστάσεις, ενώ επηρεάζει σε μικρότερο βαθμό και την μακρινή όραση. Προκαλείται καθώς το διαθλαστικό σύστημα του ματιού δεν είναι αρκετά ισχυρό ώστε να εστιάσει τις εξωτερικές φωτεινές ίνες στον αμφιβληστροειδή (φιλμ του ματιού), αλλά σε αντίθεση με την μυωπία τις εστιάζει πίσω από αυτόν. Διακρίνονται δύο μορφές της υπερμετρωπίας:
- Αξονική υπερμετρωπία, όταν το αξονικό μήκος του ματιού είναι μικρότερο από το «φυσιολογικό» με αποτέλεσμα οι φωτεινές ίνες να εστιάζονται πίσω από τον αμφιβληστροειδή.
- Διαθλαστική υπερμετρωπία, όταν η διαθλαστική δύναμη συχνότερα του κερατοειδούς (περισσότερο επίπεδος) και λιγότερο συχνά του κρυσταλλοειδούς φακού είναι μικρότερη από το αναμενόμενο για την ηλικία και το μέγεθος του ματιού.
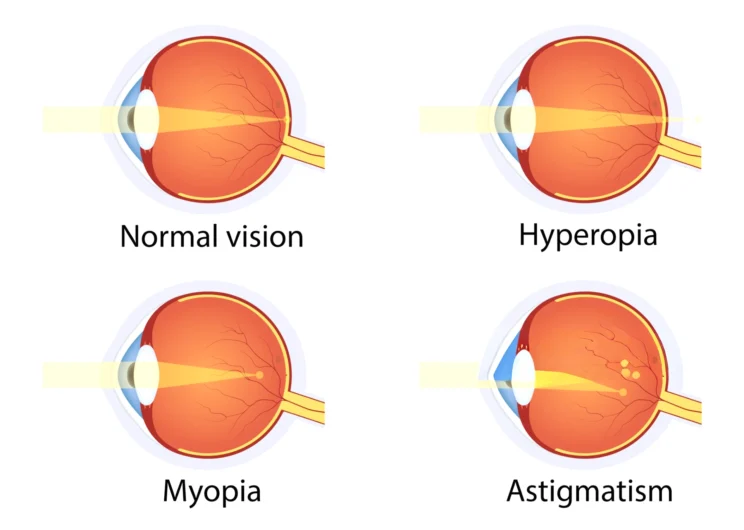
Αστιγματισμός
Αποτελεί μία από τις βασικές διαθλαστικές ανωμαλίες, που προκαλείται συνηθέστερα από το γεγονός ότι ο κερατοειδής χιτώνας δεν είναι σφαιρικός, αλλά έχει σχήμα έλλειψης (όπως είναι ένα κουτάλι). Διαθέτει, δηλαδή, μεσημβρινούς με μεγαλύτερη καμπυλότητα, άρα και μεγαλύτερη διαθλαστική δύναμη σε σχέση με άλλους μεσημβρινούς που είναι περισσότερο επίπεδοι και επομένως με μικρότερη διαθλαστική δύναμη. Έτσι οι φωτεινές ακτίνες αντί να εστιάζονται διερχόμενες από το οπτικό σύστημα των οφθαλμών σε ένα σημείο του αμφιβληστροειδούς, εστιάζονται σε πολλά σημεία προκαλώντας θολή όραση για κοντά και για μακριά. Ο αστιγματισμός μπορεί να συνδυάζεται με μυωπία ή υπερμετρωπία και αντιστοίχως αναφέρεται ως, μυωπικός ή υπερμετρωπικός αστιγματισμός.
Τι περιλαμβάνει ο προεγχειρητικός έλεγχος;
Ο προεγχειρητικός έλεγχος είναι πολύ σημαντικός πριν από μία διαθλαστική επέμβαση. Περιλαμβάνει το ατομικό, το οικογενειακό και το οφθαλμολογικό ιστορικό. Οι μετρήσεις που πραγματοποιούνται θα καθορίσουν ποιοι υποψήφιοι είναι κατάλληλοι για διαθλαστική χειρουργική, ποια είναι η καταλληλότερη μέθοδος για κάθε ασθενή, καθώς και τα χαρακτηριστικά του laser που θα χορηγηθεί. Ποιο συγκεκριμένα ο προεγχειρητικός έλεγχος σύμφωνα με την Αμερικάνικη Ακαδημία Οφθαλμολογίας περιλαμβάνει:
- Μέτρηση της μη διορθωμένης κοντινής και μακρινής όρασης.
- Διαθλαστικός έλεγχος- Κυκλοπληγική διάθλαση.
- Ανεύρεση του κυριάρχου οφθαλμού.
- Διερεύνηση ανατομικών ανωμαλιών (π.χ. στα βλέφαρα, τον κόγχο, τον κερατοειδή κλπ.).
- Εκτίμηση των χαρακτηριστικών της κόρης των ματιών.
- Έλεγχος της οφθαλμοκινητικότητας.
- Εξέταση στη σχισμοειδή λυχνία.
- Μέτρηση της ενδοφθάλμιας πίεσης.
- Τοπογραφία κερατοειδούς.
- Παχυμετρία.
- Βυθοσκόπηση.
Επιπρόσθετα, σημαντικά είναι:
- Ιατρικό- φαρμακευτικό ιστορικό. Είναι σημαντικό ο οφθαλμίατρος να γνωρίζει όλα τα συστηματικά νοσήματα (π.χ. σακχαρώδης διαβήτης) και αυτοάνοσα νοσήματα (π.χ. ρευματοειδής αρθρίτιδα) για τα οποία λαμβάνει αγωγή ο υποψήφιος προς διαθλαστική επέμβαση.
- Οφθαλμολογικό ιστορικό (π.χ κερατόκωνος, δυστροφία κερατοειδούς, ωχροπάθεια, χρήση φακών επαφής).
Επιπλοκές
Η διαθλαστική χειρουργική προσέφερε σημαντικά οφέλη ως προς την απεξάρτηση από τα γυαλιά οράσεως και τους φακούς επαφής. Ωστόσο, υπάρχουν ορισμένες επιπλοκές που έχουν συσχετιστεί με την εφαρμογή laser, ευτυχώς λίγες και στις περισσότερες περιπτώσεις αναστρέψιμες.
- Υπερδιόρθωση- υποδιόρθωση. Στις μέρες μας η εφαρμογή των σύγχρονων μηχανημάτων laser έχει μειώσει πολύ τα ποσοστά τέτοιων ανεπιθύμητων καταστάσεων.
- Οπτικές εκτροπές (π.χ. άλως γύρω από τα φώτα κατά την νυχτερινή οδήγηση), οπτικά φαινόμενα που συνήθως με τον καιρό υποχωρούν.
- Ήπια ξηροφθαλμία για την οποία απαιτείται τους πρώτους μετεγχειρητικούς μήνες εφαρμογή τεχνητών δακρύων.
- Λοιμώδης κερατίτιδα. Μία από τις σημαντικότερες επιπλοκές, δυνητικά επικίνδυνη για την όραση. Ωστόσο, ευτυχώς σπάνια επιπλοκή.
- Θολερότητα κερατοειδούς και επίμονα επιθηλιακά ελλείμματα, σ υνοδευόμενα από αίσθημα ξένου σώματος και φωτοευαισθησία. Τα περισσότερα συμπτώματα δεν επηρεάζουν την ποιότητα της όρασης και συνήθως υποχωρούν σταδιακά με το πέρας των πρώτων 6 μηνών από το laser.
- Επιπλοκές σχετιζόμενες με τον κρημνό (flap) στην μέθοδο Lasik (έκτοπος κρημνός, πτυχές κρημνού, τραυματισμός κρημνού κλπ).
- Κερατεκτασία. Σε ορισμένες περιπτώσεις προκαλείται αύξηση της καμπυλότητας του κερατοειδούς και εμφάνιση ανώμαλου αστιγματισμού λόγω των μεταβολών στην βιομηχανική και αρχιτεκτονική του κερατοειδούς. Κατά την τελευταία δεκαετία έχουν μειωθεί σημαντικά τα περιστατικά κερατεκτασίας, καθώς τα σύγχρονα μηχανήματα έχουν δώσει την δυνατότητα ενδελεχούς προεγχειρητικού ελέγχου. Έτσι, γίνεται καλύτερη επιλογή των υποψήφιων που πληρούν τις προϋποθέσεις που απαιτούνται για να υποβληθούν σε ασφαλή διαθλαστική επέμβαση (π.χ. με τον προεγχειρητικό έλεγχο ανευρίσκονται και αποκλείονται από την διαθλαστική χειρουργική περιπτώσεις υποκλινικού κερατόκωνου, ή περιπτώσεις οφθαλμών με μικρό πάχος κερατοειδούς- ανεπαρκές για την διατήρηση ικανού πάχους στρώματος κερατοειδούς μετά την δημιουργία κρημνού-flap).
Ο σωστός προεγχειρητικός έλεγχος και η κατάλληλη επιλογή υποψηφίου για λέιζερ μπορεί να εκμηδενίσει την πιθανότητα εμφάνισης των παραπάνω επιπλοκών.
Επέμβαση Καταρράκτη
Ο καταρράκτης είναι η κύρια αιτία αναστρέψιμης μείωσης της όρασης στην Ελλάδα και σε όλο το δυτικό κόσμο. Πρόκειται για την θόλωση του κρυσταλλοειδούς φακού του ματιού. Ο φυσιολογικός φακός του ανθρώπου με την πάροδο των ετών και συνηθέστερα μετά την ηλικία των 50 θολώνει καθώς γερνάει με αποτέλεσμα να εμποδίζει το φως να εισέρχεται στο μάτι. Αντί δηλαδή να διαπερνούν οι ακτίνες φωτός τον φακό και να εστιάζονται στον αμφιβληστροειδή και ειδικότερα στην ωχρά κηλίδα προσφέροντας καλή οπτική οξύτητα, αυτές διαχέονται και δεν εστιάζονται σε ένα σημείο προκαλώντας θόλωση της όρασης. Υπάρχουν διάφορα είδη καταρράκτη, άλλα που προκαλούν σταδιακή έκπτωση της όρασης και άλλα πιο ραγδαία. Όλες οι μορφές ωστόσο οδηγούν στο ίδιο αποτέλεσμα αν δεν αντιμετωπιστούν χειρουργικά, την σημαντική πτώση της όρασης.
Ποια είναι τα πρώτα συμπτώματα του καταρράκτη;
- Από τα πρώτα συμπτώματα που αναφέρονται είναι η δυσκολία οδήγησης, ιδίως τη νύχτα, λόγω των οπτικών αντανακλάσεων και δυσφωτοπικών φαινομένων (π.χ. φωτεινοί δακτύλιοι γύρω από τα φώτα) που παρατηρεί ο οδηγός όταν βλέπει τα φώτα των οχημάτων που πλησιάζουν από απέναντι.
- Επιπρόσθετα, παρατηρείται σταδιακή θόλωση της όρασης (π.χ. δυσκολία στην παρακολούθηση τηλεόρασης), που σε ορισμένες περιπτώσεις, όταν ο καταρράκτης είναι ακόμη αρχόμενος, αντιμετωπίζεται με γυαλιά οράσεως.
- Εμφάνιση μυωπίας ή αύξηση των βαθμών ήδη υπάρχουσας μυωπίας, καθώς εξελίσσεται ο καταρράκτης. Ωστόσο, η εμφάνιση μυωπίας μπορεί να προσφέρει παροδικά όφελος στην κοντινή όραση στους ηλικιωμένους (φαινόμενο γνωστό ως δεύτερη όραση).
- Διαταραχή της αντίληψης των χρωμάτων (φαίνονται περισσότερο θαμπά και αποχρωματισμένα) και μειωμένο contrast sensitivity (ευαισθησία αντίθεσης).
- Εντούτοις, με τον καιρό, και καθώς ο καταρράκτης ωριμάζει, η θόλωση της όρασης γίνεται ολοένα και πιο έντονη, κάνοντας την καθημερινότητα του ασθενούς δυσκολότερη. Σε αυτό τα στάδια πλέον η χειρουργική αντιμετώπιση αποτελεί μονόδρομο.
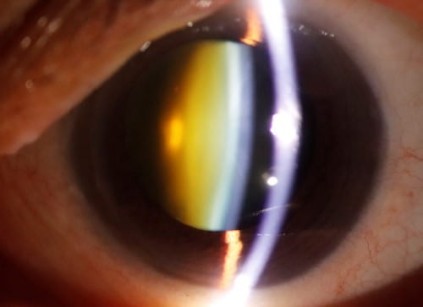
Ποια είναι η θεραπεία του καταρράκτη;
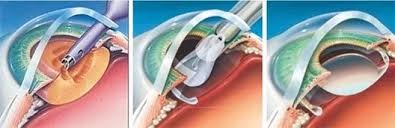
Όπως προαναφέρθηκε η αντιμετώπιση του καταρράκτη καθώς ωριμάζει είναι χειρουργική. Η σύγχρονη χειρουργική μέθοδος που χρησιμοποιείται παγκοσμίως ονομάζεται φακοθρυψία. Προήλθε από τον Charles Kelmann, ο οποίος παρατήρησε τα οφέλη του υπερήχου σε ορισμένες κλινικές πράξεις των οδοντιάτρων και επιχείρησε να την χρησιμοποιήσει τροποποιημένη στους οφθαλμούς. Η μέθοδος της φακοθρυψίας περιλαμβάνει την αφαίρεση του καταρρακτικού φακού του ματιού, ο οποίος θρυμματίζεται και αναρροφάται με την χρήση υπερήχων και εν συνεχεία την τοποθέτηση κατάλληλου τεχνητού ενδοφακού. Η φακοθρυψία μείωσε σημαντικά τις επιπλοκές σε σχέση με παλαιότερα, ελαττώνοντας παράλληλα τον χρόνο παραμονής στην κλινική και προσφέροντας υψηλά ποσοστά επιτυχίας.

Το Χειρουργείο
Η επέμβαση του καταρράκτη γίνεται με τοπική αναισθησία με σταγόνες. Ο ασθενής παραμένει ξύπνιος στην διάρκεια του χειρουργείου, αλλά δεν πονάει. Πραγματοποιείται πριν την επέμβαση απολύμανση της περιοχής με την χρήση κατάλληλων αποστειρωμένων υλικών. Η αφαίρεση του καταρράκτη γίνεται από μικρές τομές, αυτοσφραγιζόμενες που δεν απαιτούν ράμματα. Ο θολομένος φακός αφαιρείται με την βοήθεια ειδικού εργαλείου που εκπέμπει υπερήχους (φακοθρυψία), θρυμματίζει τον κρυσταλλοειδή φακό και αναρροφά τα υπολείμματα. Τοποθετείται τεχνητός ενδοφακός (IOL) κατάλληλος μετά από μετρήσεις για κάθε ασθενή που παραμένει μέσα στο μάτι.
Η επέμβαση διαρκεί περίπου 10-20 λεπτά και ο ασθενής γυρίζει στο σπίτι του την ίδια ημέρα. Το μάτι παραμένει κλειστό μόνο για λίγες ώρες και εν συνεχεία ξεκινάει η αγωγή με κολλύρια αντιβιοτικά (για πρόληψη λοίμωξης) και αντιφλεγμονώδη (κορτιζόνη ή ΜΣΑΦ) με συχνότερη εφαρμογή τις πρώτες μετεγχειρητικές ημέρες και σταδιακή μείωση, για την πιο ομαλή αποκατάσταση μετεγχειρητικά. Την πρώτη μέρα η όραση είναι λογικό να είναι θολή, ωστόσο μέρα με την μέρα βελτιώνεται σημαντικά.
Η επιστροφή στις καθημερινές δραστηριότητες γίνεται μετά από 2-3 ημέρες, ενώ για λίγες ημέρες συνίσταται η αποφυγή τριψίματος του ματιού και οι καλές συνθήκες υγιεινής (αποφυγή σκόνης, νερού, πίεσης του ματιού).
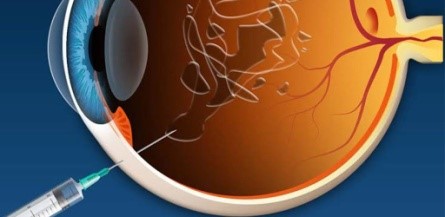
Ενδουαλοειδικές εγχύσεις (ενέσεις)
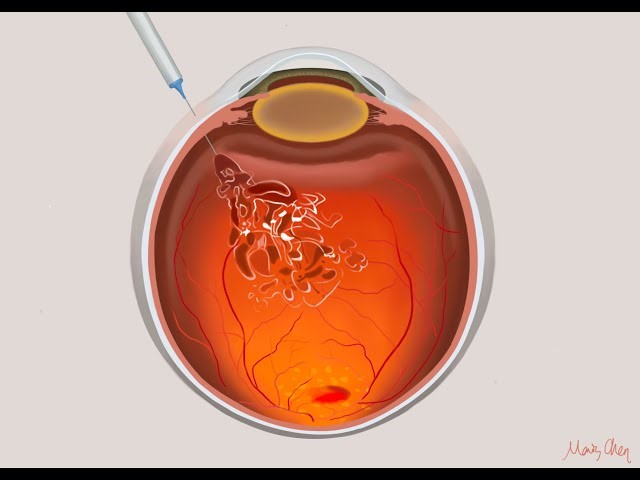
Αποτελούν μικροεπέμβαση κατά την οποία εγχύεται στο πίσω μέρος του ματιού (υαλοειδές σώμα) κατάλληλο φάρμακο, ανάλογα με την πάθηση του ασθενούς και με την βοήθεια κατάλληλης μικροβελόνας. Οι εγχύσεις πραγματοποιούνται σε προσαρμοσμένο χώρο, συνήθως χώρο χειρουργείων, ώστε να επιτευχθούν οι απαραίτητες συνθήκες ασηψίας για τον ασθενή. Είναι πράξη που περιλαμβάνει την χορήγηση τοπικού αναισθητικού για να ελαχιστοποιηθεί ο πόνος, ενδελεχή καθαρισμό της περιοχής των βλεφάρων και εν συνεχεία την έγχυση του φαρμάκου. Η διαδικασία δεν απαιτεί πολύ χρόνο, αλλά καλή συνεργασία για να αποφευχθούν επιπλοκές.
Τι περιλαμβάνουν οι ενδοϋαλοεδικές εγχύσεις;
Συνηθέστερες αιτίες που απαιτούν αυτού του είδους θεραπεία είναι η ηλικιακή εκφύλιση της ωχράς κηλίδας, το διαβητικό οίδημα της ωχράς κηλίδας και η αγγειακές αποφράξεις. Τα φάρμακα που χρησιμοποιούνται είναι αντιαγγειογενετικοί παράγοντες (anti-VEGF), όπως το aflibercept, το ranibizumab και το bevacizumab ή νεότερα, όπως το faricimab. Η δράση τους έγκειται στην αναστολή της δημιουργίας εύπλαστων παθολογικών αιμοφόρων αγγείων (νεοαγγείων) και στη μείωση του ενδοαμφιβληστροειδικού ή υπαμφιβληστροειδικού υγρού, που τα νεοαγγεία δημιουργούν καθώς διαρρέουν, κυρίως στην περιοχή της ωχράς κηλίδας. Οι εγχύσεις μπορεί επίσης να περιλαμβάνουν κορτιζόνη (κυρίως για ανθεκτικές περιπτώσεις ή όταν οι αντιαγγειογενετικοί παράγοντας αντενδείκνυνται) και τα αντιβιοτικά (π.χ. για ενδοφθαλμίτιδα).
Μπορεί να χρειαστούν πολλές ενέσεις; Ποιο είναι το αναμενόμενο αποτέλεσμα;
Συνήθως απαιτούνται περισσότερες από μία ενέσεις. Αυτό εξαρτάται από διάφορους παράγοντες, όπως το είδος αλλά και το στάδιο της πάθησης κατά την έναρξη της αγωγής με ενέσεις. Σε μεγάλο ποσοστό επιτυγχάνεται βελτίωση της όρασης με τις ενδουαλοειδικές εγχύσεις, ενώ σταθεροποίηση της νόσου παρατηρείται σχεδόν στο 90% των ασθενών. Ωστόσο, απαιτείται συχνή παρακολούθηση και σε ορισμένες περιπτώσεις υποτροπής της νόσου διενέργεια αρκετών ενέσεων.
Είμαστε αρκετά τυχεροί που υπάρχει η δυνατότητα χορήγησης αντιαγγειογενετικών παραγόντων με ενδουαλοειδικές εγχύσεις, καθώς μεχρι πριν από λιγότερο από 20 χρόνια δεν υπήρχε αυτή η θεραπεία. Ειδικότερα, σε ασθενείς με ηλικιακή εκφύλιση της ωχράς κηλίδας το μόνο που μπορούσαμε να κάνουμε ήταν να ενημερώσουμε για την εξέλιξη της νόσου χωρίς να μπορούμε να παρέμβουμε, με αποτέλεσμα με την πάροδο του χρόνου να δημιουργθεί ουλή στην περιοχή της ωχράς κηλίδας και σημαντική μη αναστρέψιμη μείωση της κεντρικής όρασης. Έκτοτε οι κλινικές μελέτες, αλλά και η κλινική πρακτική ανέδειξαν τα αδιαμφισβήτητα οφέλη από την χρήση των anti-VEGF. Ασθενείς που υποβάλλονται σε ενέσεις παρουσιάζουν σημαντικά καλύτερη κλινική εικόνα συγκριτικά με ασθενείς όπου δεν εφαρμόζεται η θεραπεία. Είναι σημαντικό επίσης να γίνεται σωστή εφαρμογή των γνωστών πρωτοκόλλων εφαρμογής anti-VEGF που απαιτεί καλή συμμόρφωση από πλευράς ασθενούς στα ραντεβού, καθώς και άμεση έναρξη της θεραπείας, καθώς όσο πιο προχωρημένη είναι η νόσος κατά την έναρξη της τόσο μικρότερο είναι και το περιθώριο βελτίωσης.
Γλαύκωμα – Θεραπεία
Τι είναι το γλαύκωμα;
Γλαύκωμα είναι οπτική νευροπάθεια πολυπαραγοντικής αιτιολογίας και μία από τις συχνότερες αιτίες μη αναστρέψιμης μείωσης της όρασης. Αποτελεί έναν ύπουλο και αθόρυβο «κλέφτη» της όρασης και για αυτό χρειάζεται εγρήγορση και σωστή πρόληψη. Καθώς είναι μη αναστρέψιμες οι βλάβες που προκαλεί, είναι ζωτικής σημασίας η έγκαιρη διάγνωση και θεραπεία- σταθεροποίηση της πάθησης πριν προκληθούν σημαντικές βλάβες στο οπτικό νεύρο.
Υπάρχουν παράγοντες κινδύνου για την εμφάνιση γλαυκώματος;
Πολλοί μπορεί να είναι οι παράγοντες που προδιαθέτουν σε γλαύκωμα. Ο βασικός τροποποιήσιμος παράγοντας κινδύνου για ανάπτυξη και εξέλιξη του γλαυκώματος είναι η ενδοφθάλμια πίεση. Είναι και ο παράγοντας στον οποίο παρεμβαίνουμε θεραπευτικά ώστε να αναχαιτίσουμε την εξέλιξη της πάθησης.
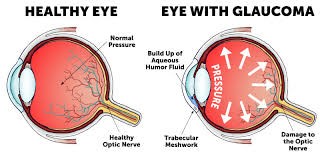
Μη τροποποιήσιμοι παράγοντες κινδύνου θεωρούνται ενδεικτικά:
- Η ηλικία.
- Το οικογενειακό ιστορικό.
- Η φυλή
- Γενετικοί παράγοντες
- Η μυωπία
- Αγγειακοί παράγοντες και η ανατομία του οπτικού δίσκου κα.
Πως γίνεται η παρακολούθηση;
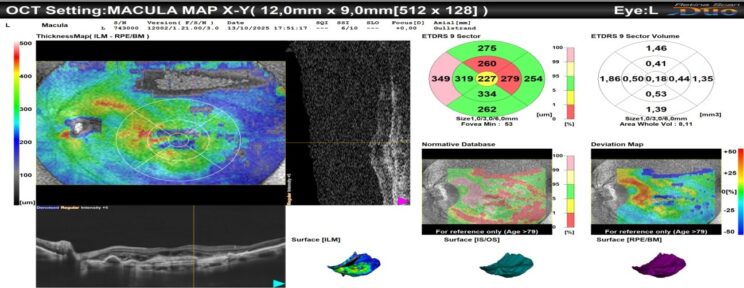
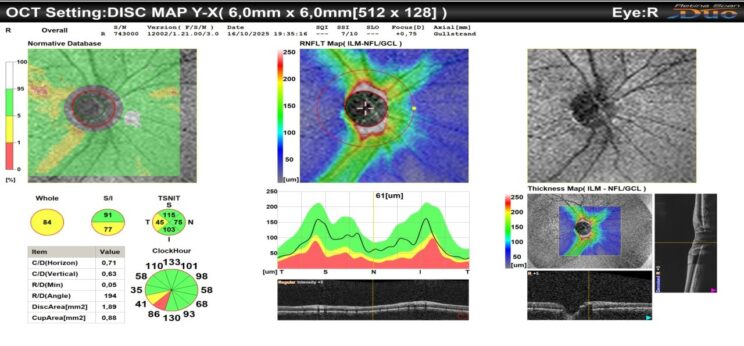
Η εξέταση περιλαμβάνει γενικές εξετάσεις, όπως η μέτρηση της οπτικής οξύτητας, η μέτρηση της ενδοφθάλμιας πίεσης και η βυθοσκόπηση μετά την ενστάλαξη μυδριατικών κολλυρίων που προκαλούν διεύρυνση της κόρης των ματιών για την έγκυρη εκτίμηση του οπτικού νεύρου. Επί υποψιών γλαυκώματος θα πρέπει να πραγματοποιηθούν εξειδικευμένες εξετάσεις, όπως η οπτική τομογραφία συνοχής (OCT), η μέτρηση του πάχους του κερατοειδούς και το οπτικό πεδίο. Εφόσον επιβεβαιωθεί η παρουσία γλαυκώματος θα πρέπει να πραγματοποιείται τακτική παρακολούθηση της εξέλιξης της πάθησης.

Το γλαύκωμα έχει συμπτώματα;
Το γλαύκωμα όπως προαναφέρθηκε είναι ύπουλος και αθόρυβος κλέφτης της όρασης, καθώς μπορεί να προχωρήσει έως και σε τελικά στάδια χωρίς να δώσει κανένα εντελώς σύμπτωμα και να περάσει απαρατήρητο από τον ασθενή. Ο λόγος είναι ότι η πάθηση το μόνο που προκαλεί προοδευτικά είναι να καταστρέφει τις οπτικές ίνες του οπτικού νεύρου προκαλώντας αρχικά έκπτωση του περιφερικού οπτικού πεδίου, διατηρώντας άριστη μέχρι τα τελικά στάδια της νόσου την κεντρική όραση. Ωστόσο, στα τελικά στάδια η πάθηση δημιουργεί σωληνοειδή όραση (όραση σαν μέσα από σωλήνα) και τελικά μπορεί να οδηγήσει σε μη αναστρέψιμη και ολική τύφλωση. Αυτός είναι ο λόγος που είναι σημαντικός ο προληπτικός έλεγχος της ενδοφθάλμιας πίεσης, ιδίως ασθενών με παράγοντες κινδύνου.
Ποια είναι η θεραπεία του γλαυκώματος;
Η αντιμετώπιση της πάθησης είναι φαρμακευτική και χειρουργική. Σε κάθε ασθενή εξατομικευμένα πρέπει να αξιολογηθεί ποια είναι η καλύτερη θεραπευτική προσέγγιση ανάλογα με το οικογενειακό ιστορικό, την ηλικία, την ενδοφθάλμια πίεση, τις ήδη υπάρχουσες βλάβες στο οπτικό νεύρο και άλλους παράγοντες.
- Φαρμακευτική αγωγή με κολλύρια. Η πλειοψηφία των ασθενών θεραπεύονται με εφαρμογή αντιγλαυκωματικών κολλυρίων. Η εφαρμογή τους σύμφωνα με τις οδηγίες του οφθαλμιάτρου είναι σημαντική για την σταθεροποίηση της πάθησης. Δυστυχώς, σύμφωνα με μελέτες η συμμόρφωση των ασθενών στην αγωγή με κολλύρια είναι μόλις 50%, δηλαδή 1 στους 2 ασθενείς δεν βάζουν καλά την αγωγή τους.
- Λέιζερ θεραπείες. Υπάρχουν διάφορες επιλογές λέιζερ θεραπείας. Οι περισσότερες ως στόχο έχουν την μείωση των αντιγλαυκωματικών κολλυρίων που ο ασθενής λαμβάνει.
- Χειρουργική αντιμετώπιση. Το «gold standard» στην χειρουργική θεραπεία του γλαυκώματος εδώ και πάνω από 60 χρόνια παραμένει η τραμπεκουλεκτομή, με ικανοποιητικά αποτελέσματα ελέγχου της ενδοφθάλμιας πίεσης αλλά με εξίσου αξιόλογα ποσοστά επιπλοκών.
Σημείωση: Είναι σημαντική η αυστηρή τήρηση των οδηγιών χρήσης των κολλυρίων από τον ασθενή, δηλαδή η σωστή εφαρμογή τους βάσει των οδηγιών του οφθαλμιάτρου σας. Η πρόληψη και η έγκαιρη έναρξη της αγωγής είναι τα σημαντικότερα συστατικά για τον έλεγχο της πάθησης και την διατήρηση λειτουργικού οπτικού πεδίου. Δεν θα πρέπει να ξεχνάμε την γενετική βάση της πάθησης, και επομένως θα πρέπει να ελέγχονται οι συγγενείς πρώτου βαθμού συχνότερα από τον γενικό πληθυσμό για να ανευρεθεί σε πρωιμότερο στάδιο η παρουσία νευροπάθειας και σε άλλα μέλη της οικογένειας.
Θεραπεία Ωχράς Κηλίδας
Τι είναι η ηλικιακή εκφύλιση της ωχράς κηλίδας;
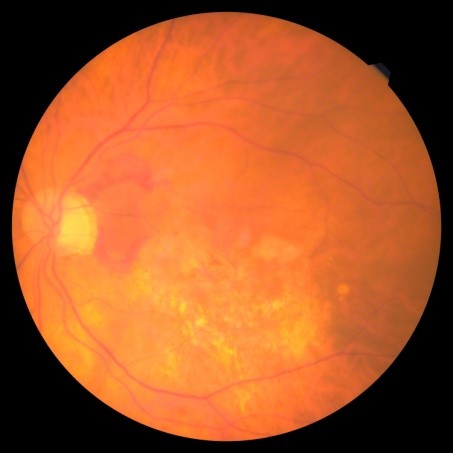
Η ηλικιακή εκφύλιση της ωχράς κηλίδας αποτελεί μία από τις συχνότερες αιτίες πτώσης της όρασης στην τρίτη ηλικία. Σχετίζεται άμεσα με την ηλικία, όπως αποδεικνύει και το όνομα της, και εμφανίζεται συνηθέστερα σε ηλικίες άνω των 60 ετών. Διακρίνονται δύο μορφές της πάθησης:
- Η ξηρή μορφή που αντιστοιχεί στο 80-90% των περιπτώσεων, οδηγεί προοδευτικά σε ατροφία του αμφιβληστροειδούς στην περιοχή της ωχράς κηλίδας και απαιτεί συχνή παρακολούθηση, και
- Η υγρά μορφή, που αντιστοιχεί στο 10-20% τω περιστατικών, προκαλεί συσσώρευση υγρού στον αμφιβληστροειδή στην περιοχή της ωχράς κηλίδας και απαιτεί θεραπεία με ενέσεις.
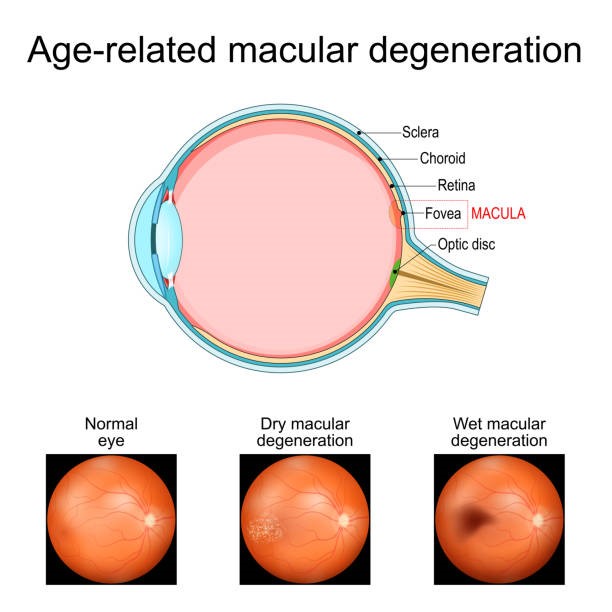 Ηλικιακή εκφύλιση της ωχράς κηλίδας ξηρού και υγρού τύπου
Ηλικιακή εκφύλιση της ωχράς κηλίδας ξηρού και υγρού τύπου
Η πάθηση προσβάλει, όπως μαρτυρεί και το όνομα της, την ωχρά κηλίδα, την περιοχή δηλαδή του αμφιβληστροειδούς που είναι υπεύθυνη για την καλή οπτική οξύτητα, την χρωματική αντίληψη και την αντίληψη αντιθέσεων (contrast sensitivity).
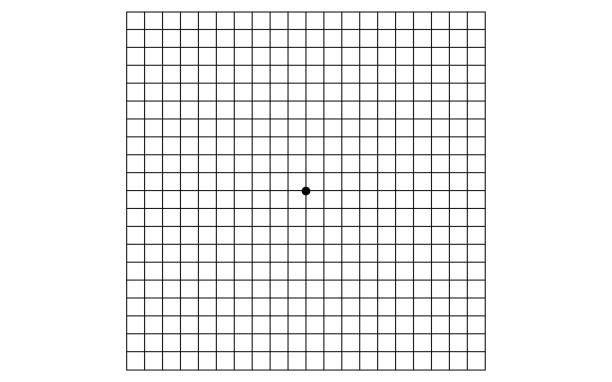
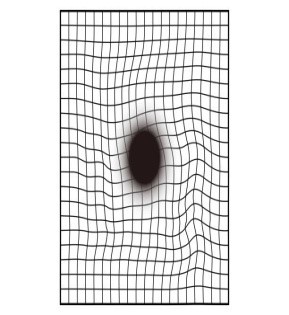
Ποια είναι τα συμπτώματα που θα αντιληφθώ;
Ο ασθενής στα αρχικά στάδια μπορεί να αντιληφθεί ένα σύμπτωμα που αναφέρεται ως μεταμορφοψία. Παρατηρεί δηλαδή την καμπύλωση των αντικειμένων μπροστά του ή και την απώλεια τμήματος αυτών (σκοτώματα). Επιπλέον, καθώς η πάθηση προχωράει παρατηρείται σταδιακή θόλωση της όρασης που μπορεί να οδηγήσει σε σημαντική έκπτωση της κεντρικής όρασης μέχρι και μόνιμη τύφλωση. Έτσι, στα τελικά στάδια της νόσου όπου αναπτύσσεται είτε ατροφία είτε ουλή στην περιοχή της ωχράς η κεντρική όραση κατακρημνίζεται και παραμένει μόνον η περιφερική όραση.

Τι πρέπει να κάνω αν αντιληφθώ αυτά τα συμπτώματα;
Η έγκαιρη διάγνωση, η σωστή παρακολούθηση και η άρτια αντιμετώπιση είναι σημαντικά για την σταθεροποίηση και εν συνεχεία τη βελτίωσης της πάθησης. Έτσι, αν αντιληφθείτε τα παραπάνω συμπτώματα καλό είναι να απευθυνθείτε στον οφθαλμίατρό σας, ώστε εφόσον πρόκειται για ηλικιακή εκφύλιση της ωχράς κηλίδας να ξεκινήσετε άμεσα θεραπεία με την προϋπόθεση ανήκετε στην μορφή που υπάρχει θεραπεία.
Ποια είναι η θεραπεία της ηλικιακής εκφύλισης της ωχράς κηλίδας;
- Στη ξηρή μορφή δεν υπάρχει συγκεκριμένη θεραπεία. Έχει νόημα η παρακολούθηση ώστε να εντοπιστεί και να αντιμετωπιστεί πιθανή επιπλοκή, καθώς και για να παρακολουθείται το υγιές μάτι καθώς συχνά η πάθηση εμφανίζεται αρχικά ετερόπλευρα και σε δεύτερο χρόνο προσβάλλεται και το δεύτερο μάτι.
- Στην υγρή μορφή έχει πραγματοποιηθεί τα τελευταία χρόνια πραγματική επανάσταση. Η εμφάνιση των ενδοϋαλοειδικών εγχύσεων με αντιαγγειογενετικούς παράγοντες (anti-VEGF) άλλαξε άρδην την πρόγνωση αυτών των ασθενών. Στην πλειοψηφία των ασθενών παρατηρείται σταθεροποίηση της όρασης με της ενέσεις, ενώ σε ένα σημαντικό ποσοστό παρατηρείται και βελτίωση. Η πρόγνωση και η βελτίωση εξαρτάται από το στάδιο της νόσου κατά την έναρξη της θεραπείας. Για αυτό είναι σημαντικό να απευθυνθείτε στον οφθαλμίατρό σας άμεσα μόλις εντοπίσετε συμπτώματα, ώστε να ξεκινήσει άμεσα η θεραπεία με το κατάλληλο πρωτόκολλο που θα αποφασίστει για εσάς.
Yag Laser για Δευτερογενή Καταρράκτη
Τι είναι ο δευτερογενής καταρράκτης;
Ο καταρράκτης αποτελεί την θόλωση του κρυσταλλοειδούς φακού του ματιού. Με το χειρουργείο του καταρράκτη πραγματοποιείται αφαίρεση του ανθρώπινου φακού και τοποθέτηση τεχνητού ενδοφθάλμιου φακού. Ο τεχνητός φακός τοποθετείται μέσα στον σάκο του φυσιολογικού φακού. Ωστόσο, με την πάροδο του χρόνου επιθηλιακά κύτταρα αυτού του σάκου πολλαπλασιάζονται και δημιουργούν μία λεπτή μεμβράνη στο οπίσθιο περιφάκιο, δηλαδή στο πίσω μέρος του προαναφερθέντος σάκου, προκαλώντας σταδιακή μείωση της όρασης. Ο δευτερογενής καταρράκτης μπορεί να αναπτυχθεί μετά από μερικές εβδομάδες, μήνες ή και χρόνια μετά το χειρουργείο του καταρράκτη. Είναι σχετικά συχνή πάθηση, καθώς προσβάλλει το 20-25% των ασθενών που έχουν υποβληθεί σε χειρουργείο καταρράκτη.
Ποια συμπτώματα προκαλεί ο δευτερογενής καταρράκτης;
Τα κυριότερα συμπτώματα είναι παρόμοια με αυτά του καταρράκτη:
- Σταδιακή έκπτωση της όρασης, κυρίως της μακρινής.
- Ενόχληση από τα φώτα.
- Δυσφωτοπικά φαινόμενα, π.χ. φωτοστέφανα γύρω από τα φώτα.
Πως γίνεται η διάγνωση;
Η εξέταση πρέπει να περιλαμβάνει την μέτρηση της οπτικής οξύτητας και την εξέταση στην σχισμοειδή λυχνία. Για την εξέταση απαιτείται η ενστάλαξη μυδριατικών κολλυρίων που προκαλούν διαστολή της κόρης των ματιών. Εν συνεχεία, πραγματοποιείται και βυθοσκόπηση για τον έλεγχο του πίσω μέρους του ματιού, ώστε να αποκλειστούν παθήσεις της ωχράς κηλίδας που μπορεί να επηρεάζουν την όραση.
Πως αντιμετωπίζεται ο δευτερογενής καταρράκτης;
Ο δευτερογενής καταρράκτης αντιμετωπίζεται με την χρήση Yag laser καψουλοτομής. Σκοπός της τεχνικής αυτής είναι να ανοίξει μια μικρή οπή ή «τρύπα» στο οπίσθιο περιφάκιο του σάκου του φακού, ώστε να περνούν οι φωτεινές ακτίνες ανεμπόδιστα προς την ωχρά κηλίδα. Η διαδικασία περιλαμβάνει:
- Την χορήγηση σταγόνων μυδρίασης, δηλαδή σταγόνων που προκαλούν την διαστολή της κόρης, ώστε να υπάρχει καλύτερη ορατότητα του δευτερογενούς καταρράκτη.
- Όταν πραγματοποιηθεί η μυδρίαση τοποθετούνται σταγόνες αναισθητικές.
- Η διαδικασία της Yag laser καψουλοτομής πραγματοποιείται σε λυχνία με κατάλληλο εξοπλισμό laser και διαρκεί λίγα λεπτά της ώρας.
- Χορηγούνται αντιφλεγμονώδεις σταγόνες για μερικές ημέρες μετά το laser.
- Η όραση βελτιώνεται από τις πρώτες ώρες μετά το laser, έως το πρώτο 24ωρο.
- Ο ασθενής μπορεί να παρατηρήσει μυγάκια να αιωρούνται μετά το laser, σύμπτωμα που τυπικά υποχωρεί από τις πρώτες κιόλας ημέρες.
Υπάρχουν επιπλοκές από την θεραπεία;
Υπάρχουν ορισμένες επιπλοκές που χρειάζονται προσοχή, ωστόσο είναι αρκετά σπάνιες:
- Αύξηση της ενδοφθάλμιας πίεσης.
- Μυγάκια – Μυοψίες.
- Παρεκτόπιση ή τραυματισμός του ενδοφακού.
- Αποκόλληση του αμφιβληστροειδούς.
Argon Laser για Παθήσεις του Αμφιβληστροειδή
Τι είναι η φωτοπηξία laser;
Είναι μία θεραπεία που εφαρμόζεται σε μία σειρά παθήσεων του αμφιβληστροειδούς. Ουσιαστικά, καθώς ακτινοβολείται ο αμφιβληστροειδής οι ακτίνες laser μετατρέπονται σε θερμική ενέργεια επιδρώντας στο μελάγχρουν επιθήλιο του αμφιβληστροειδούς και την μελανίνη. Με αυτόν τον τρόπο, και καθώς μειώνεται η ποσότητα του διαθέσιμου οξυγόνου σε αυτή την περιοχή, αναστέλλεται η δημιουργία εύπλαστων παθολογικών νεοαγγείων, ενώ παράλληλα υποστρέφουν τα ήδη υπάρχοντα. Για να πραγματοποιηθεί η εν λόγω θεραπεία προηγείται η διενέργεια της οπτικής τομογραφίας συνοχής (OCT) και η φλουοραγγειογραφία, ώστε να εξακριβωθεί το είδος και η έκταση της βλάβης καθώς και το είδος της θεραπείας laser που απαιτείται.
Ποιες είναι οι παθήσεις που αποτελούν ένδειξη για εφαρμογή laser φωτοπηξία;
Η κυριότερη ένδειξη χρήσης της φωτοπηξίας laser είναι η διαβητική αμφιβληστροειδοπάθεια. Μπορεί να πραγματοποιηθεί, ανάλογα με το είδος των βλαβών, είτε σε όλο το βυθό του ματιού, οπότε αναφέρεται ως παναμφιβληστροειδική φωτοπηξία, είτε στην περιοχή της ωχράς κηλίδας ως εστιακό laser, κυρίως σε περιπτώσεις διαρροής αγγείων κοντά στο ωχρικό βοθρίο.
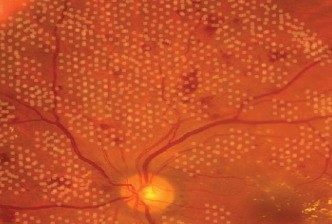
Επιπλέον, η εφαρμογή γίνεται σε όλο το βυθό σε απόφραξη κεντρικής φλέβας του αμφιβληστροειδούς ή σε ένα τμήμα (τμηματική φωτοπηξία) σε περίπτωση απόφραξης κλάδου φλέβας του αμφιβληστροειδούς, εφόσον υπάρχουν σημεία ισχαιμίας.
Ακόμη, χρησιμοποιείται περιφερική laser φωτοπηξία για την περιχαράκωση ρωγμών του αμφιβληστροειδούς και την πρόληψη ανάπτυξης αποκόλλησης αμφιβληστροειδούς.
Άλλες λιγότερο συχνές παθήσεις όπου χρησιμοποιείται η φωτοπηξία laser σε διάφορα μήκη κύματος είναι:
- Αρτηριακό μακροανεύρυσμα.
- Κεντρική ορώδης χοριοαμφιβληστροειδοπάθεια.
- Νεοαγγειακό γλαύκωμα.
- Αμφιβληστροειδοπάθεια της προωρότητας.
- Αμφιβληστροειδοπάθεια σχετιζόμενη με δρεπανοκυτταρική αναιμία.
- Τηλαγγειεκτασίες.
- Οφθαλμικοί όγκοι.
- Νόσος Coats.
- Νόσος Eales.
Ποια είναι η διαδικασία της laser φωτοπηξίας;
Η θεραπεία πραγματοποιείται τυπικά σε επίπεδο εξωτερικών ιατρείων, σπανιότερα σε επίπεδο χειρουργείου. Αρχικά προηγείται προετοιμασία με χορήγηση μυδριατικών κολλυρίων που προκαλούν διαστολή της κόρης των ματιών, ώστε να είναι καλύτερα ορατός ο βυθός. Η εφαρμογή του γίνεται σε απλή λυχνία με ενσωματομένο το laser αφού χορηγηθεί αναισθητικό κολλύριο. Πραγματοποιείται με την εφαρμογή κατάλληλου ειδικού φακού επαφής πάνω στο κερατοειδή με την βοήθεια gel. Διαρκεί 5-15’ ανάλογα με το είδος της θεραπείας. Όταν πρόκειται να πραγματοποιηθεί παναμφιβληστροειδική φωτοπηξία προτιμάται η ολοκλήρωση της θεραπείας σε 2-3 συνεδρίες για λόγους ασφαλείας, αν και με τα σύγχρονα μηχανήματα που επιτρέπουν την εφαρμογή βολών σε pattern με λιγότερη ενέργεια και πόνο μπορεί να ολοκληρωθεί σε μία συνεδρία. Ο ασθενής επιστρέφει στο σπίτι του την ίδια μέρα, ενώ συχνά απαιτείται η λήψη αντιφλεγμονώδους κολλυρίου για λίγες ημέρες.
Υπάρχουν επιπλοκές από την θεραπεία;
Η laser φωτοπηξία απαιτεί καλή συνεργασία από τον ασθενή και ιδιαίτερη προσοχή από τον γιατρό. Η πιο επικίνδυνη επιπλοκή είναι ο τραυματισμός και το θερμικό έγκαυμα της ωχράς κηλίδας από την ακτινοβολία, με κίνδυνο μόνιμης απώλειας της όρασης. Αυτός είναι ο λόγος που επιβάλλεται ο ασθενής να συνεργάζεται καλά και να μην κινείται κατά την διάρκεια της θεραπείας. Επιπρόσθετα, η χρήση μεγάλης ποσότητας ακτινοβολίας μπορεί να προκαλέσει κυστικό οίδημα της ωχράς κηλίδας με μείωση της όρασης και μεταμορφοψία, μία επιπλοκή που συνήθως αντιμετωπίζεται με αντιφλεγμονώδη. Ωστόσο, τα σύγχρονα μηχανήματα έχουν μειώσει στο ελάχιστο τις προαναφερθείσες επιπλοκές.
